Rolle der Lichtwahrnehmung
Spezifisches photosensitives System im Auge informiert die biologische Uhr über Licht und Dunkelheit
Licht ist der entscheidende Zeitgeber, der unsere innere Uhr mit ihrem eigenen intrinsischen Rhythmus täglich auf einen Takt von genau 24 Stunden einstellt und damit die Gleichschaltung der zirkadianen Rhythmen, z.B. des Schlaf-/Wachrhythmus, mit dem Licht-Dunkelzyklus des Umgebungstags gewährleistet.1,2 Neben dem optischen Lichtaufnahmesystem der Stäbchen und Zapfen im Auge, das die Lichtinformation über den Sehnerv an das Sehzentrum des Gehirns weiterleitet, wo das visuelle Bild entsteht, gibt es in der Retina ein zweites photosensitives System, das die Licht-Dunkel-Informationen direkt an die biologische Uhr weiterleitet (Abb. 1). Diese Photorezeption besteht aus intrinsischen photorezeptiven retinalen Ganglienzellen (ipRGC), die die Lichtinformation über den retinohypothalamischen Trakt (RHT) direkt an den suprachiasmatischen Nukleus (SCN) im Hypothalamus weitergibt.1,3
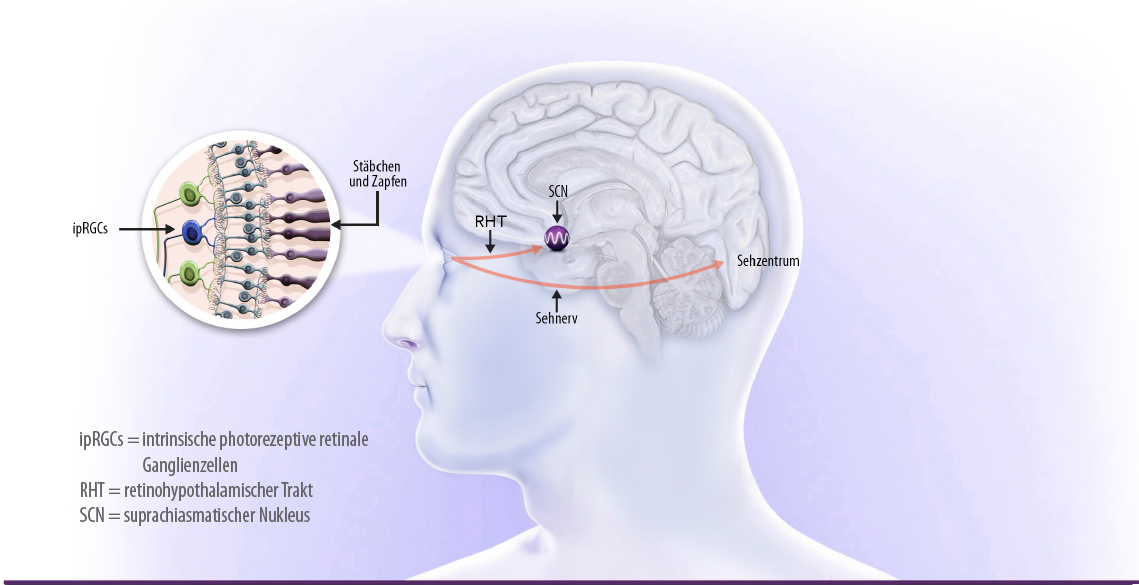
Abbildung 1: Optische und zirkadiane Lichtinformation
Der SCN stellt unsere innere Uhr dar und ist der zentrale Schrittmacher für alle zirkadianen Rhythmen. Der SCN steuert und koordiniert die zellulären zirkadianen physiologischen Prozesse über eine Vielzahl von neuronalen und humoralen Signalwege.3 Für die tägliche Synchronisierung der biologischen Uhr mit dem 24-Stundentag reichen schon schwache Lichtempfindungen aus.2 Bei völlig blinden Menschen kann die innere Uhr allerdings durch Licht nicht adjustiert werden und die zirkadianen Rhythmen folgen dann oft dem natürlichen endogenen Zyklus mit täglichen Verschiebungen gegenüber dem 24-Stundentag.
Signalisierung von Schlafenszeit und Aufwachzeit
Der SCN gibt den ganzen Tag über Signale für das Wachhalten ab, die gegen Abend am stärksten sind.4 Melatonin ist ein Hormon, das in der Epiphyse produziert wird und typisch für die biologische Nacht ist. Unter Synchronisation mit dem 24-Stundentag sendet der SCN bei abnehmendem Tageslicht und für die Dauer der Nacht ein „On“-Signal zur Epiphyse, die daraufhin vermehrt Melatonin sezerniert (Abb. 2). Es wird angenommen, dass Melatonin die Wachhaltesignale des SCN beruhigt und damit die Ruhephase einläutet. Über Melatoninrezeptoren im SCN erhält die innere Uhr ein Feedback über die Melatoninproduktion. Die Botschaft „Nacht“ wird u.a. über die Melatoninkonzentration im Blut an Melatoninrezeptoren in vielen zentralen und peripheren Geweben bzw. Organen in weitere zirkadiane Schaltstellen übermittelt, die sich dann auf die Ruheanforderung einstellen.4-6
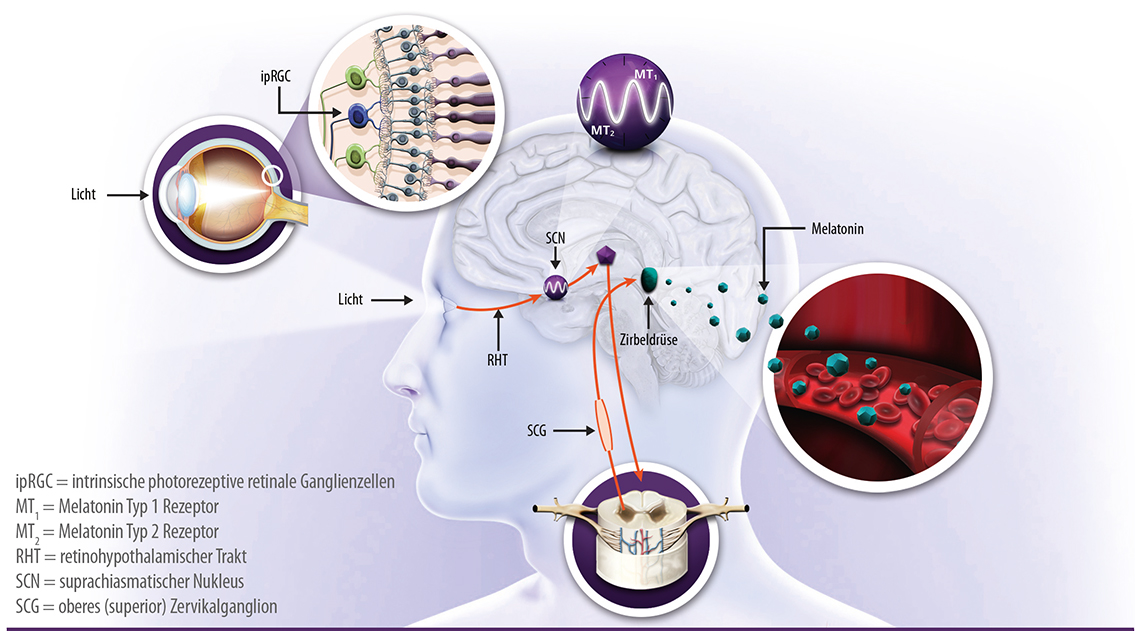
Abbildung 2: Innere Uhr (SCN) und zirkadianes Zeitsystem
Der endogene Melatoninrhythmus weist einen steilen Anstieg in der ersten Nachthälfte und einen Peak um Mitternacht herum auf (Abb. 3). In den frühen Morgenstunden sendet der SCN ein „Off“-Signal an die Epiphyse und der Melatoninspiegel fällt steil ab. Die Melatoninsekretion wird auch direkt durch Licht unterdrückt. Tagsüber ist der Melatoninspiegel durchgehend sehr niedrig.7,8
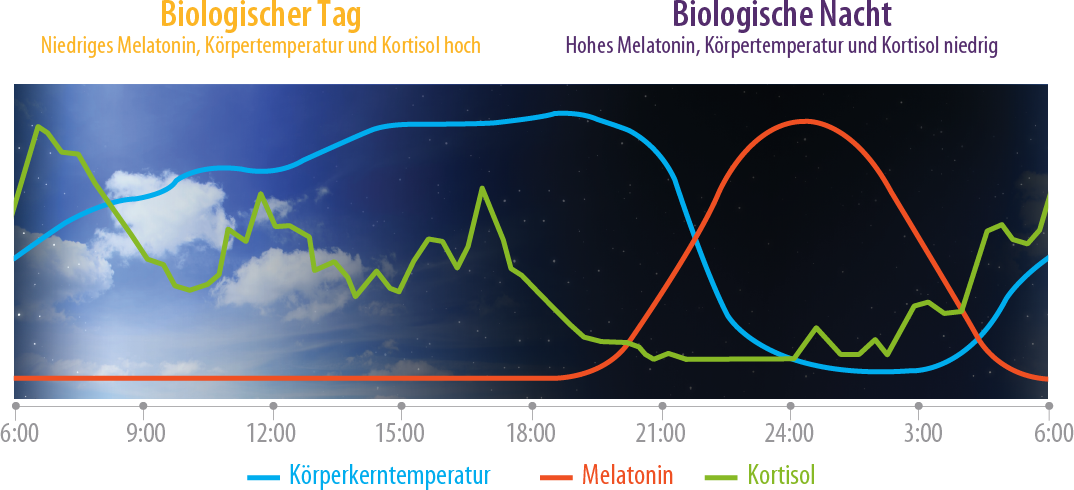
Abbildung 3: Tagesrhythmik von Melatonin, Kortisol und Körperkerntemperatur.7,8,17
Einen entgegengesetzten Verlauf hat das „Wach- bzw. Aktivitätshormon“ Kortisol, das auch vom SCN kontrolliert wird, mit einem deutlichen Abfall in den frühen Abendstunden und sehr niedrigen Werten in der üblichen Schlafenszeit. Es steigt in den frühen Morgenstunden wieder stark an, hat seinen Peak in der Aufwachzeit und bleibt tagsüber mehr oder weniger hoch. Auch die Körperkerntemperatur hat einen klaren zirkadianen Verlauf (Abb. 3).7,8
Melatonin kennzeichnet bei Menschen, deren biologischer Tag mit dem 24-Stundentag synchronisiert ist, die äußere Nacht, Kortisol den äußeren Tag. Bei nicht-synchronisierten Menschen zeigt ein erhöhter Melatoninspiegel die biologische Nacht und ein niedriger Melatoninspiegel bzw. erhöhter Kortisolspiegel den biologischen Tag an, unabhängig von dem Licht-Dunkel-Status der Umgebung. Beide Hormone eignen sich daher zur Messung der individuellen zirkadianen Tagelänge (Periode, τ) und wurden als Marker zur Feststellung des Vorliegens eines Non-24 Syndroms in klinischen Studien eingesetzt.9
Interessant ist, dass Melatonin auch bei nachtaktiven Spezies nur in der Dunkelphase sezerniert wird, obwohl dies eine Zeit lebhafter Aktivität und der Nahrungsaufnahme ist und die Hellphase (Schlafphase) wird, wie bei nicht-nachtaktiven Spezies, durch sehr niedrige Melatoninspiegel bestimmt wird. Die Bezeichnung „Schlafhormon“ für Melatonin ist daher nicht korrekt. Die Rhythmen der „Aktivitäts“-Hormone wie z.B. des Kortisols kehren sich bei nachtaktiven Tieren jedoch um, so dass die Peaks anforderungsgerecht während der Dunkelphase auftreten.10
Verhaltensbestimmte und soziale Zeitgeber sind für eine Synchronisierung der inneren Uhr wesentlich weniger effektiv als Licht
Neben Licht gibt es noch weitere äußere Zeitgeber, welche die innere Uhr beeinflussen können. Solche Zeitgeber können sein: 2,11,12
- Strukturierter Tagesablauf
- Regelmäßige Mahlzeiten
- Gleichbleibende Bettgeh- und Aufstehzeiten
- Körperliche Aktivitäten
- Umgebungsgeräusche
- Soziale Interaktionen (Arbeit, Schule, Kultur)
Allerdings wirken sie wesentlich schwächer und reichen häufig nicht aus, die innere Uhr bei völlig blinden Menschen mit dem 24-Stundentag zu synchronisieren. Dies wird an der hohen Prävalenz von Non-24 bei völlig Blinden deutlich.11,13 Schwache externe Zeitgeber können nur kleine Zeitunterschiede adjustieren, d.h. die endogene Periode muss sehr nahe an 24,0 Stunden liegen.2,11
Pharmakologische Zeitgeber erfordern eine kurze Pulsbehandlung zum richtigen Zeitpunkt innerhalb des zirkadianen Zyklus
Eine freilaufende innere Uhr kann auch durch pharmakologische Zeitgeber mit dem 24-Stundentag synchronisiert werden (Abb. 4). Eine erfolgreiche Synchronisation setzt allerdings zwei Dinge voraus:14,15
- Es wird der richtige Impuls gesetzt, d.h. eine kurze Pulsbehandlung mit ausreichender Stärke, um die erforderliche Phasenverschiebung zu erreichen.
- Der Puls kommt genau zur richtigen Zeit, d.h. er erfolgt in der sensitiven Phase der inneren Uhr.
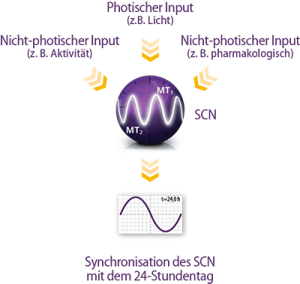
Abbildung 4: Photische und nicht-photische Zeitgeber für die innere Uhr
Wenn beides gegeben ist, erfolgt die Synchronisierung normalerweise sofort. Wenn der optimale Zeitpunkt des biologischen Tages verpasst wird oder der Impuls nicht ausreichend stark war, kann es einen oder mehrere zirkadiane Zyklen dauern, bis eine Synchronisierung erfolgt. Da der Status des biologischen Tages und der optimale bei den Non-24 Patienten normalerweise nicht bekannt sind, kann eine längere Behandlung (über mindestens einen weiteren Zyklus) notwendig werden, um den sensitiven Synchronisierungszeitpunkt zu treffen. Bei zirkadianen Perioden, die wesentlich länger als 24,0 Stunden sind, kann es sein, dass eine einmalige Phasenverschiebung nicht ausreicht, um den SCN auf 24 Stunden zu takten, sondern dass zwei oder mehrere Schritte notwendig sind.14-16 Bei erfolgreicher Umstellung der inneren Uhr auf den 24-Stundentag regelt der SCN den korrekten Schlaf-Wach-Rhythmus und die Koordination aller zirkadianen Rhythmen endogen weiter. Wie beim Zeitgeber Licht muss die innere Uhr aber auch bei der pharmakologischen Behandlung weiterhin täglich einen kurzen Impuls erhalten, um den einmal gefundenen 24-Stundentakt nicht wieder zu verlieren.
Referenzen:
1. Münch M & Bromundt V. Light and chronobiology: implications for health and disease. Dialogues Clin Neurosci 2012;14:448-453.
2. Duffy JF & Czeisler CA. Effect of light on human circadian physiology. Sleep Med Clin 2009;4:165-177.
3. Dibner C et al. The mammalian circadian timing system: organization and coordination of central and peripheral clocks. Ann Rev Physiol 2010;72:517-549.
4. Czeisler CA & Gooley JJ. Sleep and circadian rhythms in humans. Cold Spring Harb Symp Quant Biol 2007;72:579-597.
5. Moore RY. Suprachiasmatic nucleus in sleep-wake regulation. Sleep Med 2007;8 Suppl 3:27-33.
6. Pévet P. The internal time-giver role of melatonin. A key for our health. Rev Neurol (Pris) 2014;170:646-652.
7. Czeisler CA & Klerman EB. Circadian and sleep-dependent regulation of hormone release in humans. Recent Progr Horm Res 1999;54:97-130.
8. Dijk DJ et al. Amplitude reduction and phase shifts of melatonin, cortisol and other circadian rhythms after a gradual advance of sleep and light exposure in humans. PLOS One 2012;7:e30037.
9. Colwell CS. Circadian rhythms. In: Bloom FE, Kupfer DJ, eds. Psychopharmacology: Fourth Generation of Progress. 4th ed. New York, NY: Raven Press; 2000.
10. Kumar Jha P et al. Circadian rhythms in glucose and lipid metabolism in nocturnal and diurnal mammals. Mol Cell Endocrinol 2015;418 Pt 1:74-88.
11. Lockley SW et al. Visual impairment and circadian rhythm disorders. Dialogues Clin Neurosci 2007;9:301-314.
12. Zee PC et al. Circadian rhythm abnormalities. Continuum (Minneap Minn) 2013;19:132-147.
13. Uchiyama M & Lockley SW. Non-24-hour sleep-wake rhythm disorder in sighted and blind patients. Sleep Med Clin 2015;10:495-516.
14. Lewy AJ. Clinical applications of melatonin in circadian disorders. Dialogues Clin Neurosci. 2003;5:399-413.
15. Eastman C. Entraining the free-running circadian clocks of blind people. Lancet 2015 http://dx.doi.org/10.1016/S0140-6736(15)61451-9.
16. Micic G. et al. Circadian melatonin and temperature Taus in delayed sleep-wake phase disorder and non-24-hour sleep-wake rhythm disorder patients: an ultradian constant routine study. J Biol Rhythms 2016; pii: 0748730416650069. [Epub ahead of print].
17. Czeisler CA, Klerman EB. Circadian and sleep-dependent regulation of hormone release in humans. Recent Prog Horm Res. 1999;54:97-130.
![HETLIOZ[R] (tasimelteon) capsules 20mg](../wp-content/themes/vanda/images/header-logo.jpg)
